Lésion blanche de la muqueuse buccale
White plaque of oral mucosa
Observation du cas
Une femme âgée de 68 ans était suivie en stomatologie
depuis plus de 35 ans pour lésions gingivales chroniques. Plusieurs
extractions dentaires avaient été alors pratiquées.
L’anamnèse retrouvait la notion de lésions gingivales blanchâtres
lentement extensives, occasionnant une gêne à
l’alimentation, pour lesquelles elle avait rec¸u des traitements
symptomatiques sans aucune amélioration. La
patiente ne présentait pas d’antécédents pathologiques
notables, en particulier il n’y avait pas de notion de tabagisme.
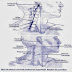
L’examen de la cavité buccale relevait des lésions
blanchâtres verruqueuses, confluant en plaques à bords irréguliers,
atteignant de fac¸on diffuse la région antérieure de
la gencive inférieure et la face interne de la lèvre inférieure
jusqu’aux prémolaires (Fig. 1). Il n’y avait pas d’infiltration.
La langue et le palais étaient indemnes de toute lésion. Le
reste de l’examen cutanéo-muqueux était normal, en particulier
il n’y avait pas d’adénopathies cervicales
Hypothèses du comité de rédaction
Les hypothèses du comité de rédaction ont été :
• un hamartome spongieux muqueux (white sponge naevus)
• une leucokératose acquise traumatique ;
• un lichen plan.
Commentaires
Notre patiente présente des lésions buccales chroniques,
résistantes à tous les traitements proposés. L’examen
retrouvait des plaques blanches à surface irrégulière de la
muqueuse gingivale et du versant muqueux de la lèvre inférieure.
Devant ce tableau clinique, les principaux diagnostics à
évoquer sont les leucokératoses acquises, comme les candidoses,
le lichen plan et les leucoplasies. Mais il n’y avait dans
cette observation aucun argument clinique ou paraclinique
permettant de retenir ces hypothèses.
L’interrogatoire ne retrouvait pas de notion de tabagisme
ou de déficit immunitaire acquis ou congénital et la
patiente rapportait l’échec de multiples traitements antifongiques
locaux et systémiques correctement conduits. Par
ailleurs, le grattage avec l’abaisse langue permettait de
détacher difficilement des grands lambeaux laissant apparaître
une muqueuse saine non érosive, pouvant éliminer une
lésion pseudomembraneuse (celle-ci se détache facilement
et laisse découvrir une érosion) et une leucokératose (qui ne
disparaît pas au grattage). L’examen clinique ne retrouvait
pas d’autres lésions cutanéomuqueuses. Les prélèvements
mycologiques étaient négatifs.
Bien qu’il s’agisse d’une patiente de 68 ans, on peut
également évoquer devant ce tableau les dyskératoses
congénitales et le diagnostic d’hamartome muqueux spongieux
(white sponge naevus) a été retenu, devant l’aspect
histologique, montrant une muqueuse buccale revêtue par
un épithélium malpighien acanthosique, papillomateux,
hyperkératosique avec des images de dyskératose monocellulaire.
Les cellules du corps muqueux étaient clarifiées
Figure 2. pithelium acanthosique, papillomateux, avec dyskératose.
par un oedème marqué intra- et intercellulaire (Fig. 2).
L’immunofluorescence directe était négative.
La patiente a été traitée par cyclines par voie orale avec
une évolution partiellement favorable au bout de six mois
de traitement (Fig. 3).
Le white sponge naevus est une dyskératose congénitale
bénigne rare, autosomique dominante à pénétrance
et expressivité variable [1]. Il n’y a pas de prédilection
de sexe ni d’ethnie. Elle est causée par les mutations des
gènes exprimant les kératines suprabasales K4 et K13 [2—4].
Quelques cas sporadiques ont été décrits, comme c’est le
cas de notre patiente qui ne rapportait pas de cas familiaux.
Aucun facteur étiologique n’est retrouvé dans ce tableau
(ni traumatique, ni tabagique, ni infectieux). Les poussées
pourraient être déclenchées par la surinfection bactérienne [5].
La lésion apparaît dès la naissance ou la première
enfance et augmente progressivement de taille jusqu’à
l’adolescence. Notre patiente rapporte une évolution lente,
depuis l’âge de 38 ans. Un début plus précoce est probable
mais méconnu par la patiente.
L’atteinte est souvent diffuse avec des plaques blanches,
à surface irrégulière, de consistance molle [1]. L’épaisseur
et la taille des plaques sont variables d’un sujet à l’autre et
peuvent varier dans le temps chez le même individu. Elles
siègent de préférence sur les muqueuses jugales, la langue,
les vestibules, le palais et le plancher buccal. Les autres
muqueuses (nasale, anale et vaginale) peuvent être affectée
s [1,6]. Il n’y a pas d’atteinte cutanée [1,7].
L’histologie reste un élément clé du diagnostic [7,8]. Elle
montre un épaississement de l’épithélium, une spongiose du
stratum spinosum, un défaut de kératinisation en surface et
une parakératose dans les couches les plus profondes. La
microscopie électronique est contributive dans les cas douteux,
montrant une répartition inégale des tonofilaments
dans le cytoplasme des kératinocytes [1,7].
Les autres dyskératoses congénitales comme la pachyonychie
congénitale (syndrome de Jadassohn-
Lewandowski), la dyskératose congénitale (syndrome
de Zinsser-Cole-Engman), la maladie de Darier peuvent
poser un problème de diagnostic différentiel [8].
L’évolution est chronique sans transformation en carcinome.
Aucun traitement n’est habituellement indiqué,
mais devant le caractère malodorant et l’augmentation de
l’épaisseur de certaines plaques, divers traitements ont été
proposés avec un effet suspensif. Les tétracyclines en bains
de bouche [9,10] ou par voie générale [9] ont prouvé leur
efficacité dans quelques cas au moment des poussés comme
chez notre patiente.
Devant une lésion blanche de la cavité buccale, l’examen
histologique reste un moyen capital pour éliminer une lésion
précancéreuse et poser le diagnostic positif.
















0 commentaires:
Enregistrer un commentaire